- بیماری مقاربتی جنسی یا STI چیست؟
- چه تعداد از افراد به STI مبتلا هستند و چه کسی به این عفونت ها مبتلا می شود؟
- راه های انتقال بیماری های مقاربتی چیست؟
- آیا STI می تواند مشکلاتی را برای سلامتی به دنبال داشته باشد؟
- داشتن بیماری های مقاربتی فرد را بیشتر در خطر ابتلا به HIV قرار می دهد؟
- علائم بیماری های مقاربتی چیست؟
- راه های تشخیص بیماری های مقاربتی چیست؟
- چه کسانی باید برای عفونت های مقاربتی باید تست دهند؟
- نحوه درمان بیماری های مقاربتی چگونه است؟
- چه راهایی برای پیشگیری از بیماری های مقاربتی وجود دارد؟
- خانم های باردار و فرزندان آن ها چگونه از عفونت های مقاربتی در امان خواهند بود؟
- خانم های باردار برای پیشگیری از ابتلا به بیماری های مقاربتی چه می توانند بکنند؟
- آیا عفونت های مقاربتی بر دوران شیردهی تاثیر می گذارد؟
- آیا تحقیقی در ارتباط با بیماری های مقاربتی وجود دارد؟
بیماری مقاربتی جنسی یا STI چیست؟
STI (Sexually Transmitted Infection) یا بیماری مقاربتی، عفونتی است که در اثر ارتباط جنسی از شخصی به شخص دیگر منتقل می شود.
چه تعداد از افراد به STI مبتلا هستند و چه کسی به بیماری های مقاربتی مبتلا می شود؟
در ایالات متحده آمریکا حدود 19 میلیون عفونت مقاربتی جدید سالانه اتفاق می افتد. بیماری های مقاربتی هم بر مردان و هم بر زنان با هر پیشینه و با هر سطح اقتصادی تاثیر می گذارد. اما نیمی از بیماری های مقاربتی جدید بین افرد جوان 15 تا 24 سال شایع است. خانم ها شدیدا تحت تاثیر بیماری های مقاربتی جنسی قرار می گیرند. زنان در مقایسه با مردان در خطر مشکلات جدی تری قرار دارند. نرخ بروز بیماری های مقاربتی جنسی در خانم های آفریقایی- آمریکایی بیشتر است.
جهت کسب اطلاعات بیشتر در رابطه با بیماری مقاربتی جنسی به مطلب زیر مراجعه نمایید:
راه های انتقال بیماری های مقاربتی چیست؟
از جمله راهای انتقال بیماری های مقاربتی رابطه جنسی است، شما با ایجاد رابطه جنسی با شخصی که به این نوع عفونت ها مبتلاست، در خطر ابتلا قرار می گیرید. شما نمی توانید بگویید آیا شخص به عفونت مبتلاست یا خیر، زیرا خیلی از عفونت های STI یا مقاربتی علائم بالینی ندارد، اما قابلیت انتقال از فردی به فرد دیگر وجود دارد، حتی اگر علامتی در کار نباشد. عفونت های مقاربتی از طرق واژن، دهان، مقعد و یا در اثر تماس ناحیه جنیتال (تناسلی) منتقل می شوند. بنابراین این احتمال وجود دارد که بدون انجام آمیزش، این عفونت ها منتقل شود. راه انتقال همه عفونت های مقاربتی مشابه نیست.
آیا STI می تواند مشکلاتی را برای سلامتی به دنبال داشته باشد؟
بله. هر کدام از عفونت های STI سبب بروز مشکلات متفاوتی می شود. اما به طور کلی، در صورت عدم درمان بیماری های مقاربتی احتمال بروز سرطان، عفونت در ناحیه لگن، ناباروری، مشکلات بارداری، احتمال انتشار عفونت به سایر بخش های بدن، آسیب به ارگان ها و حتی مرگ وجود دارد.
داشتن بیماری های مقاربتی فرد را بیشتر در خطر ابتلا به HIV قرار می دهد؟
برای فردی که به رفتارهای پر خطر جنسی ادامه می دهد احتمال ابتلا به سایر عفونت های مقاربتی و از جمله HIV وجود دارد. بنابراین ابتلا به عفونت های مقاربتی فرد را مستعد ابتلا به HIV می کند، البته اگر در معرض ویروس HIV قرار بگیرد.
علائم بیماری های مقاربتی چیست؟
خیلی از بیماری های مقاربتی علائم خفیفی دارند حتی بعضی از آن ها علائم بالینی به دنبال ندارند. وقتی علائم آشکار می شود، اغلب با عفونت های دستگاه گوارشی و یا عفونت های قارچی اشتباه گرفته می شود. این نکته اهمیت چکاپ برای عفونت های مقاربتی را نشان می دهد.
در ادامه لیستی از عفونت های مقاربتی که اغلب در خانم ها شایع و خطرناک است، ارائه شده است:
واژینوز باکتریال یا (Bacterial Vaginosis (BV: اغلب خانم ها در اثر ابتلا به این عفونت علائمی نشان نمی دهند، اما برخی علائم عبارت است از:
- خارش واژن
- درد به هنگام دفع ادرار
- ترشحاتی با بوی ماهی و خاکستری رنگ
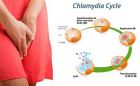
کلامدیا یا Chlamydia: اغلب خانم ها در اثر ابتلا به این عفونت علائم بالینی مشخصی ندارند، اما ممکن است علائم زیر در برخی افراد مشاهده شود:
- ترشحات غیر طبیعی از واژن
- احساس سوزش به هنگام دفع ادرار
- خونریزی بین دوران قاعدگی
در صورت عدم درمان عفونت، حتی اگر علامت بالینی وجود نداشته باشد، فرد در معرض عوارض زیر قرار دارد:
- درد در ناحیه زیر شکم
- کمر درد
- تهوع
- تب
- درد به هنگام نزدیکی جنسی
هرپس تناسلی یا Genital Herpes: برخی افراد در اثر ابتلا به این عفونت، علامت بالینی مشخصی نشان نمی دهند. اما در صورت وقوع، علائم زیر مشخص است:
- وجود برآمدگی قرمز، تاول و یا زخمی باز در ناحیه ای که ویروس وارد بدن شده ،مانند آلت تناسلی مرد، واژن یا دهان.
- ترشحات واژن
- تب
- سردرد
- درد عضلانی
- درد به هنگام دفع ادرار
- خارش، سوزش یا تورم اندام های جنسی در ناحیه جنیتال
- درد در پاها، ناحیه جنیتال و نشیمنگاه
- علائم ممکن است از بین رفته و دوباره بازگردد. زخم ها بعد از 2 تا 4 هفته بهبود می یابد.
گونوره یا سوزاک یا Gonorrhea: علائم این عفونت اغلب خفیف است، اما بیشتر خانم ها علامتی را نشان نمی دهند. اگر علامتی وجود داشته باشد، اغلب ظرف 10 روز بعد از ابتلا به عفونت، ظاهر می شود. علائم عبارت است از:
- احساس درد یا سوزش حین دفع ادرار
- ترشحات زرد رنگ و یا حتی خونی در واژن
- خونریزی بین دوران قاعدگی
- درد در حین نزدیکی
- خونریزی های سنگین در طول قاعدگی
- عفونت هایی ممکن است در گلو، چشم و یا مقعد ایجاد شود و ممکن است علائمی در این بخش های بدن ایجاد شود.
هپاتیت B: برخی خانم هادر اثر ابتلا به این عفونت علامتی ندارند، اما ممکن است برخی علائم در بیماران دیده شود:
- تب با درجه پایین
- سردرد و درد ماهیچه ای
- احساس خستگی
- از دست دادن اشتها
- معده درد و استفراغ
- اسهال
- رنگ تیره ادرار و حرکات روده
- درد در ناحیه شکم
- رنگ زرد در پوست و بخش سفید چشم ها
ایدز/ اچ آی وی یا HIV/AIDS: برخی خانم ها در اثر ابتلا به این نوع عفونت، ممکن است تا ده سال و یا حتی بیشتر علامتی از خود نشان ندهند. نیمی از افراد مبتلا به ایدز 3 تا 6 هفته بعد از آلوده شدن، علائمی شبیه آنفلوآنزا از خود نشان می دهند. این علائم می تواند ماه ها و یا حتی سالها قبل از شروع بیماری ایدز در فرد باقی بماند، برخی از این علائم عبارت است از:
- تب و تعریق شبانه
- احساس خستگی
- کاهش وزن سریع
- سردرد
- تورم غدد لنفاوی
- اسهال، تهوع و درد در ناحیه معده
- زخم هایی در دهان، ناحیه جنیتال و مقعد
- سرفه های خشک
- راش های پوستی و پوسته پوسته شدن
- از دست دادن حافظه کوتاه مدت
- خانم ها ممکن است چنین علائمی را نشان دهند:
- ابتلا به عفونت های قارچی و سایر عفونت ها در ناحیه جنیتال و از جمله عفونت های STI
- بیماری التهابی لگن (PID) که با درمان بهتر نمی شود
- تغییرات در چرخه قاعدگی
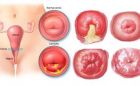
ویروس پاپیلومای انسانی (HPV): برخی خانم ها در اثر ابتلا به این عفونت علامتی را نشان نمی دهند، اما برخی از علائم عبارت است از:
- زگیل های قابل مشاهده در ناحیه جنیتال و هم چنین ران ها. این زگیل ها می تواند برآمده، مسطح، به تنهایی یا گروهی، کوچک یا بزرگ باشد و حتی برخی اوقات ظاهری شبیه به گل کلم پیدا می کند.
- توده هایی در دهانه رحم و واژن که اغلب قابل رویت نیستند.
جهت کسب اطلاعات بیشتر در رابطه با ویروس پاپیلومای انسانی و هرپس تناسلی به مطلب زیر مراجعه نمایید:
Pubic Lice: علائم این عفونت عبارت است از:
- خارش در ناحیه جنیتال
- پیدا کردن lice و یا تخم های آن
سیفیلیس: سیفیلیس در طول چند مرحله پیشرفت می کند. علائم سیفیلیس مرحله اول عبارت است از:
- وجود زخمی بدون درد که 10 تا 90 روز بعد از عفونت ظاهر می شود. این زخم می تواند در ناحیه جنیتال، دهان و یا سایر بخش های بدن باشد. زخم ها خود به خود از بین می روند.
اگر عفونت درمان نشود، وارد مرحله دوم می گردد. این مرحله 3 تا 6 هفته بعد از ظاهر شدن زخم ها آغاز می شود. علائم مرحله دوم عفونت عبارت است از:
- راش های پوستی همراه با لکه های قهوه ای یا قرمز روی دست ها و پاها که خارشی ایجاد نمی کند و خود به خود از بین می رود.
- تب
- زخم در گلو و تورم غدد
- ریزش موی تکه ای
- سردرد و درد ماهیچه
- از دست دادن وزن
- خستگی
در مرحله نهان، علائم از بین می رود اما ممکن است بازگردد. بدون درمان هم این احتمال وجود دارد که عفونت به مرحله آخر وارد شود و هم ممکن است چنین اتفاقی نیافتد. در مرحله آخر، علائم با آسیب به ارگان های درونی مانند مغز، اعصاب، چشم ها، قلب، عروق خون، کبد، استخوان ها و مفاصل مرتبط است. برخی افراد در اثر ابتلا به این عفونت جان خود را از دست می دهند.
تریکوموناس یا Trichomoniasis: خیلی از خانم ها در اثر ابتلا به این عفونت علائمی بالینی مشخصی نشان نمی دهند، اما برخی علائم 5 تا 28 روز بعد از آلوده شدن بروز می کند:
- ترشحات زرد، سبز یا خاکستری از واژن ( اغلب کف مانند است) همراه با بوی قوی
- احساس درد در طول نزدیکی جنسی و دفع ادرار
- خارش در ناحیه جنیتال
- درد در ناحیه زیر شکم ( که البته به ندرت اتفاق می افتد)
راه های تشخیص بیماری های مقاربتی چیست؟
هیچ آزمایش شناخته شده ای برای همه عفونت های مقاربتی وجود ندارد. در این مورد با پزشک خود مشورت کنید. او می تواند به شما توضیح دهد که شما به انجام چه آزمایش هایی نیاز دارید و این آزمایش ها چطور انجام می شود. چکاپ ها و آزمایشات مربوط به بیماری های مقاربتی می تواند شامل موارد زیر باشد:
- معاینه لگن: در این معاینه پزشک علائم عفونت اعم از وجود زگیل، ترشح و راش را بررسی می کند.
- آزمایش خون بیماری های مقاربتی: در این روش از افراد خون گرفته می شود تا وجود عفونت در بدن بیمار بررسی شود
- آزمایش ادرار
- نمونه برداری از مایعات و یا بافت: در این روش از ابزاری برای نمونه گیری استفاده می شود، سپس نمونه زیر میکروسکوپ بررسی شده و یا به آزمایشگاه فرستاده می شود.
این روش ها برای انواع زیادی از عفونت های مقاربتی استفاده می شود. بنابراین اگر شما معاینه لگن و یا تست Pap را انجام دهید، این اطمینان وجود ندارد که شما برای عفونت های مقاربتی آزمایش شده اید. در تست Pap تغییرات سلولی بررسی می شود، این تغییرات می تواند سرطانی و یا پیش سرطانی باشد. این تست در مورد HPV انجام می شود.
شما می توانید در مطب پزشک برای بیماری های مقاربتی آزمایش دهید. اما همه پزشکان آزمایشات یکسانی انجام نمی دهند. در این مورد باید در مورد سابقه سلامت جنسی خود برای پزشک توضیح دهید تا مشخص شود انجام چه آزمایشی برای شما ضروری است و این آزمایش کجا باید انجام شود.
چه کسانی باید برای عفونت های مقاربتی باید تست دهند؟
اگر شما به لحاظ جنسی فعال هستید با پزشک خود در مورد چکاپ و آزمایشات مربوط به عفونت های مقاربتی صحبت کنید. این که چه آزمایشی باید انجام دهید و چند وقت یک بار باید آن را انجام دهید، عمدتا بستگی به سابقه جنسی شما و شریک جنسی شما بستگی دارد. صحبت کردن با پزشک در این مورد، ممکن است بسیار خصوصی به نظر برسد اما باید در این مورد با پزشک صادق بود، زیرا پزشک تنها از این طریق می تواند به شما کمک کند.
نحوه درمان بیماری های مقاربتی چگونه است؟
درمان بستگی به نوع عفونت مقاربتی دارد. در برخی موارد، لازم است فرد داروهایی را مصرف کرده و یا تزریق کند. در برخی موارد امکان درمان وجود ندارد (مانند هرپس) و درمان فقط می تواند به تخفیف علائم کمک کند.
تنها داروهایی را مصرف کنید که توسط پزشک برای شما تجویز و نسخه شده است. محصولاتی وجود دارد که ادعا می کند در درمان و پیشگیری از عفونت هایی مانند هرپس، کلامیدیا، پاپیولوما و HIV مفید است، اما این حقیقت ندارد و بی خطر بودن این محصولات هنوز مشخص نیست.
چه راهایی برای پیشگیری از بیماری های مقاربتی وجود دارد؟
شما با توجه به اقداماتی که در ادامه لیست شده است، می توانید ریسک آلودگی به عفونت های مقاربتی را در خود کاهش دهید. هیچ استراتژی به تنهایی نمی تواند شما را از آلوده شدن به عفونت های مقاربتی حفظ کند. لازم است همزمان تمامی موارد ذکر شده را رعایت فرمایید.
- نداشتن نزدیکی جنسی پر خطر: مطمئن ترین راه برای محاظت از بیماری های مقاربتی تمرین خویشتن داری است. این بدان معناست که از داشتن ارتباط جنسی مقعدی، دهانی و یا واژینال با افراد مشکوک دوری کنید. به خاطر داشته باشید برخی انواع عفونت های مقاربتی مانند هرپس می تواند بدون داشتن رابطه جنسی نیز منتقل شود.
- وفادار بودن: داشتن رابطه جنسی با فردی که به لحاظ ابتلا به بیماری های جنسی تست شده و آلوده نیست،خطر آلوده شدن را کاهش می دهد. به یکدیگر وفادار باشید. این بدان معناست که تنها با یک نفر رابطه جنسی داشته باشید.
- استفاده از کاندوم: در حین رابطه جنسی از کاندوم استفاده کنید. کاندوم های لاتکس محافظت خوبی دارند. در صورت حساسیت نسبت به لاتکس می توانید از کاندوم های polyurethane استفاده کنید. در مورد نزدیکی از طریق واژن، مرد یا زن می توانند از کاندوم استفاده کنند.
- روش های کنترل بارداری، مانند قرص های ضد بارداری، دیافراگم، داروهای تزریقی و ایمپلنت شما را از بیماری های مقاربتی محافظت نخواهد کرد. اگر شما از این روش ها استفاده می کنید، علاوه بر آن از کاندوم نیز استفاده نمائید.
- قبل از داشتن رابطه جنسی با شریک جنسی خود در مورد عفونت های مقاربتی و استفاده از کاندوم صحبت کنید.
- اگر تنها با خانم ها در ارتباط جنسی به سر می برید، مطمئن نباشید که خطر بیماری های جنسی در مورد شما وجود ندارد. برخی عفونت های مقاربتی می تواند به سادگی از طریق تماس پوستی منتشر شود.
- با پزشک در مورد شریک جنسی خود صادقانه صحبت کنید. راجع به علائمی مانند زخم ها و ترشحات با پزشک صحبت کنید. سعی کنید در این مورد خجالت نکشید. پزشک به شما کمک خواهد کرد.
- انجام معاینه لگن: از پزشک بپرسید که آیا باید برای عفونت های مقاربتی تست شوید و چند وقت یک بار این تست باید تکرار شود. آزمایشات مربوط به عفونت های مقاربتی اغلب ساده است و در هر چکاپ می تواند تکرار شود. هر چه عفونت های مقاربتی زودتر تشخیص داده شود درمان آن ساده تر خواهد بود.
- از مصرف مواد مخدر و نوشیدن الکل زیاد، خودداری کنید. این فعالیت ها شما را در معرض رفتارهای پر خطر جنسی قرار می دهد و ممکن است در رابطه جنسی از کاندوم استفاده نکنید.
خانم های باردار و فرزندان آن ها چگونه از عفونت های مقاربتی در امان خواهند بود؟
عفونت های مقاربتی یا STI می تواند در خانم های باردار نیز همانند خانم های غیر باردار عوارض مشابهی را ایجاد کند. اما STI در دوران بارداری می تواند سلامت فرزند را به خطر بیاندازد. ابتلا به STI در طول بارداری می تواند منجر به زایمان زودرس، پاره شدن زودهنگام کیسه آب و احتمال ابتلا به عفونت رحم بعد از زایمان شود. برخی عفونت های STI قبل و در طول زایمان می تواند از مادر به فرزند منتقل شود. عفونت هایی مانند سیفلیس از جفت عبور کرده و جنین را در رحم آلوده می کند. سایر STIها مانند gonorrhea, chlamydia، هپاتیت B و هرپس جنیتال می تواند در طول زایمان از مادر به فرزند منتقل شود. در طول بارداری HIV می تواند از جفت عبور کرده و هم چنین در حین زایمان نیز احتمال آلودگی وجود دارد.
جهت کسب اطلاعات بیشتر در رابطه با بیماری مقاربتی در بارداری به مطلب زیر مراجعه نمایید:
اثرات مخربی که فرزند را تهدید می کند عبارت است از:
- وزن کم در حین تولد
- عفونت چشم
- ذات الریه
- عفونت خونی در فرزند
- آسیب مغزی
- فقدان هماهنگی در حرکات فرزند
- نابینایی
- ناشنوایی
- هپاتیت حاد
- مننژیت
- بیماری مزمن کبدی
- سیروز
- به دنیا آوردن فرزندی مرده
با دریافت مراقبت های دوران بارداری می توان از بروز برخی علائم پیش گیری کرد. از جمله مراقبت ها معمول انجام آزمایشات لازم برای عفونت های مقاربتی در اوایل دوران بارداری و تکرار آن ها (البته در صورت نیاز) در دوره نزدیک به زایمان است. برخی مشکلات نیز اگر در حین تولد مشخص شود قابل درمان است.
خانم های باردار برای پیشگیری از ابتلا به بیماری های مقاربتی چه می توانند بکنند؟
خانم های باردار باید در اوایل دوران بارداری به لحاظ بیماری های مقاربتی آزمایش شوند، از جمله :
- Chlamydia
- Gonorrhea
- هپاتیت B
- HIV
- سیفیلیس
علاوه بر آن برخی متخصصین توصیه می کنند خانم هایی که در گذشته زایمان زودرس داشته اند به لحاظ BV تست شده و تحت درمان قرار بگیرند. حتی اگر خانمی برای STI در گذشته تست شده است باید به هنگام بارداری دوباره تست شود.
Chlamydia, gonorrhea، سیفیلیس، BV و Trichomoniasis در طول بارداری با آنتی بیوتیک درمان می شوند. عفونت های مقاربتی ویروسی مانند هرپس تناسلی و HIV درمانی ندارند. اما داروهای ضد ویروس ممکن است در برخی خانم های باردار برای کاهش علائم مفید باشد. در خانم هایی که حین زایمان به ضایعات فعال هرپس مبتلا شده اند، انجام سزارین می تواند شانس انتقال عفونت به نوزاد را کاهش دهد. برای خانم های که HIV مثبت هستند، مصرف داروهای ضد ویروس می تواند شانس انتقال به فرزند را کمتر از 2 درصد کاهش دهد. در برخی خانم های مبتلا به HIV انجام سزارین انتخاب خوبی است. خانم هایی که هپاتیت بی منفی دارند می توانند واکسن هپاتیت بی را در طول بارداری دریافت کنند.
خانمهای باردار می توانند برای کاهش ریسک ابتلا به بیماری های STIدر طول بارداری مراحلی را طی کنند.
آیا عفونت های مقاربتی بر دوران شیردهی تاثیر می گذارد؟
در مورد خطرات انتقال عفونت های مقاربتی در طول دوران شیردهی با پزشک خود مشورت کنید. اگر شما به chlamydia یا gonorrhea مبتلا هستید، می توانید به شیردهی ادامه دهید. اگر شما به سیفلیس و هرپس مبتلا هستید مادامی که زخم های تان بهبود یافته می توانید به شیردهی ادمه دهید. به خاطر داشته باشید این عفونت ها در اثر تماس با زخم منتشر می شوند و این می تواند برای نوزادتان خطرناک باشد. اگر زخم در ناحیه اطراف سینه و نوک سینه است، از شیردهی با آن سینه بپرهیزید. در این حالت با استفاده از پمپ و دست می توانید شیر را از سینه خارج کنید تا زخم ها بهبود یابد. پمپ کردن هم سبب حفظ شیر می شود و هم از تورم سینه ها جلوگیری می کند. شما می توانید اضافه شیر را در بطری نگاه دارید و آن را در وعده بعدی به فرزندتان بدهید. اما اگر بخش هایی از پمپ با زخم برخورد کرد باید شیر جمع آوری کرده را دور بیاندازید.
اگر شما برای بیماری های مقاربتی تحت درمان هستید، از پزشک تان بپرسید که آیا داروهای مصرفی با دوران شیردهی تداخل دارد یا خیر. اغلب درمان ها برای STI در حین شیردهی بی خطر است.
به خاطر داشته باشید، در صورت ابتلا به HIV نباید شیر دهید. از طریق شیردهی می توانید ویروس را به فرزندتان منتقل کنید.
آیا تحقیقی در ارتباط با بیماری های مقاربتی وجود دارد؟
بله. تحقیق در مورد این نوع از عفونت ها از اولویت های بهداشتی برخوردار است. در این تحقیقات تمرکز بر پیشگیری، تشخیص و درمان است.
در مورد پیشگیری از بیماری های مقاربتی، محققین به دنبال استراتژی هایی مانند واکسن ها و microbicide های موضعی هستند. در تحقیقی بزرگ واکسن هرپس در مورد خانم ها آزمایش می شود. microbicide های موضعی نقش مهمی در پیشگیری خانم ها از ابتلا به STI دارد. اما طراحی آن ها بسیار دشوار است. این داروها اغلب به فرم ژل یا کرم وجود دارند و در واژن استفاده می شود تا برای توقف STI قبل از ایجاد عفونت به کار رود. محققین به دنبال این موضوع هستند که چرا برخی افراد در خطر بیشتری قرار دارند و از چه راه هایی می توان این خطرات را کاهش داد.
تشخیص زودهنگام و به موقع بیماری های مقاربتی بدان معناست که درمان می تواند به درستی پیش رود. درمان به موقع تاثیرات STI را محدود می کند و از انتشار آن جلوگیری می کند. محققین به دنبال راه های بهتری برای تست کردن STI هستند. آن ها در حال بررسی این موضوع هستند که چرا خیلی از عفونت های STIعلائمی ندارد و همین سبب به تاخیر افتادن تشخیص می شود. محققین در حال ایجاد راه های جدید برای درمان هستند. برای مثال برخی افراد به انواعی از gonorrhea آلوده اند که به درمان خوب پاسخ نمی دهد. بنابراین دانشمندان روی ایجاد آنتی بیوتیک های جدیدتر متمرکز شده اند. در مورد مثالی از تحقیقات موفق می توان به تحقیقی اشاره کرد که روی داروهای جدیدی برای درمان HIV متمرکز است.
دکتر نغمه برهانی نائینی
تایید شده: توسط دکتر نغمه برهانی نائینی
برگرفته از: وبسایت http://womenshealth.gov