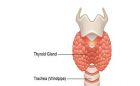
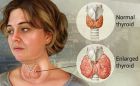
بیماری تیروئید مجموعی از اختلالات موثر بر غده تیروئید را شامل می شود. غده تیروئید به شکل پروانه است و در جلوی گردن قرار دارد. هورمون هایی که توسط تیروئید تولید می شود بدن را در مصرف انرژی یاری می کند و بنابراین بر ارگان های مختلفی در بدن تاثیر می گذارد. افزایش هورمون های تیروئید پرکاری تیروئید شناخته می شود. کاهش مقدار این هورمون ها نیز با عنوان کم کاری تیروئید شناخته می شود. هورمون های تیروئید در بارداری بر رشد نرمال مغز جنین و سیستم عصبی او تاثیر می گذارد. در سه ماهه اول بارداری جنین هورمون تیروئید لازم برای رشد را از طریق جفت از مادر دریافت می کند. در حدود 12 هفتگی غده تیروئید جنین شروع به کار می کند اما تا هفته 18 تا 20 بارداری قادر به تولید مقدار کافی هورمون نمی باشد. هورمون گنادوتروپین جفتی انسان و استروژن سبب افزایش مقدار هورمون تیروئید در خون می شود در نتیجه غده تیروئید در بارداری کمی بزرگ تر می گردد اما این افزایش سایز به اندازه ای نیست که در معاینات محسوس باشد. تشخیص مشکلات تیروئید در بارداری کمی دشوار است زیرا مقدار افزایش هورمون های تیروئید در بارداری کمی طبیعی است و ممکن است علائمی که در بارداری اتفاق می افتد با علائم ناشی از اختلالات تیروئیدی مشابه باشد.
تیروئید در بارداری: پرکاری تیروئید در بارداری
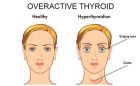
پرکاری تیروئید در بارداری نوعی اختلال خود ایمنی می باشد. در این شرایط سیستم ایمنی بدن آنتی بادی هایی را علیه غده تیروئید می سازد و همین امر منجر به پرکاری تیروئید در بارداری می شود. به این آنتی بادی ایمونوگلوبولین محرک تیروئید یا TSI می گویند. پرکاری تیروئید در بارداری، ابتدای بارداری مشخص می شود اما علائم در نیمه دوم و سوم بارداری بهبود می یابد. در طول زمان مقدار تولید TSIکاهش می یابد. در برخی موارد چند ماه بعد از تولد نوزاد نیز ممکن است دوباره پرکاری تیروئید ظاهر شود. اگر سابقه پرکاری تیروئید وجود داشته باشد فعالیت غده تیروئید در بارداری به طور مرتب چک می شود تا در صورت نیاز پرکاری تیروئید در بارداری درمان شود. افزایش بیش از حد مقدار هورمون های تیروئید در بارداری به سلامت مادر و جنین آسیب می رساند. در برخی موارد پرکاری تیروئید در بارداری با تهوع و استفراغ شدید این دوران ارتباط دارد. متخصصین بر این باورند که تهوع و استفراغ شدید منجر به افزایش مقدار هورمون گنادوتروپین جفتی انسان در اوایل بارداری می شود و افزایش این هورمون سبب می گردد تا تیروئید هورمون های بیشتری تولید کند. این نوع از پرکاری تیروئید در نیمه دوم بارداری از بین می رود. عدم درمان پرکاری تیروئید در بارداری عوارض زیر را در پی دارد:
- سقط
- زایمان زودرس
- پره اکلامپسی
- تشدید ناگهانی علائم ناشی از پرکاری تیروئید
- نارسایی احتقانی قلب
برای تشخیص پرکاری تیروئید در بارداری آزمایش خون به منظور اندازه گیری مقدار هورمون تیروئید انجام می شود. اگر پرکاری تیروئید در بارداری خفیف باشد نیازی به درمان نخواهد بود. اگر پرکاری تیروئید در بارداری با حالت تهوع و استفراغ شدید این دوران مرتبط باشد در آن صورت نیاز به درمان استفراغ و دهیدراسیون وجود خواهد داشت. اگر پرکاری تیروئید در بارداری شدید باشد در آن صورت نیاز به درمان دارویی وجود دارد. درمان پرکاری تیروئید در بارداری، سه ماهه اول، با پروپیل تیواوراسیل انجام می شود و متی مازول جایگزین دیگری است که عوارض جانبی کمتری دارد اما ممکن است برای جنین خطراتی را در پی داشته باشد. در تعیین دوز داروهای پرکاری تیروئید در بارداری باید توجه داشت دوز دارو نباید به اندازه ای باشد که منجر به کم کاری تیروئید در جنین شود از طرفی باید به اندازه ای باشد که افزایش هورمون تیروئید در مادر را درمان کند.
کم کاری تیروئید در بارداری
دکتر ژیلا علیزاده جراح و متخصص زنان، زایمان و نازایی بیان می دارند با توجه به اهمیت کم کاری تیروئید در بارداری و اثرات آن بر روی میزان هوش جنین این موضوع اهمیت بیشتری دارد. خصوصا اگر کمبود ید نیز همداه این بیماری مشخص شود. سایر عوارض هیپوتیروئیدی، نوزاد نارس (زایمان زودرس)، مرده زایی، سقط، مسمومیت بارداری، هیپرتانسیون در بارداری، اختلال رشد کودک و معلولیت های شناختی در کودک می باشد.
در صورت بروز هیپوتیروئیدی یا ابتلا قبل از بارداری، کنترل در 4 تا 6 هفته طی بارداری باید صورت گیرد.
شایعترین علائم کم کاری تیروئید شامل خستگی زیاد در بارداری، فقدان توجه کافی، افزایش وزن غیرعادی، اختلال خواب، درد مفاصل، ضعف عضلانی، نفخ و احتباس آب در بدن، افتادگی پلک، پف و ورم صورت، یبوست، خشکی پوست، انقباض های عضلانی، گیجی و صدای خشن می باشد.