اختلالات قاعدگی و درمان اختلالات قاعدگی
برخی خانم ها به طور ماهانه و منظم و بدون هیچ گونه نگرانی دچار پریودهای قاعدگی می شوند. پریودهای آن ها همانند ساعت منظم است و هر ماه به موقع آغاز شده و سر موعد قطع می شود و ناراحتی زیادی را برای آن ها به همراه ندارد.
به هر حال برخی دیگر از خانم ها قبل و یا در طول قاعدگی علائم روانی و فیزیکی را تجربه می کنند. از خونریزی های سنگین گرفته تا تغییرات خلقی غیر قابل کنترل، این علائم قاعدگی می تواند به طرق مختلفی بر کیفیت زندگی آن ها تاثیر بگذارد.
اغلب مشکلات قاعدگی توضیحی ساده دارد و طیفی از گزینه های درمانی برای تخفیف آن ها وجود دارد. شما می توانید در مورد علائم قاعدگی خود با پزشک متخصص زنان مشورت کنید. وقتی علائم قاعدگی به دقت مورد بررسی قرار گرفت، پزشک می تواند بهترین انتخاب درمانی را به شما پیشنهاد دهد.
سیکل قاعدگی چیست؟
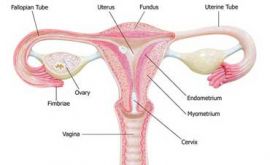
سیکل قاعدگی یا چرخه قاعدگی شما مجموعی از تغییرات است که در بخشی از بدن شما یعنی تخمدان ها، رحم، واژن و پستان ها هر 28 روز یک بار اتفاق می افتد. در برخی خانم ها سیکل قاعدگی نرمال کمی طولانی تر است و در برخی کوتاه تر.
انواع اختلالات قاعدگی زنان
قبل از پریود یا در طول پریود ممکن است با برخی مشکلات مواجه شوید. برخی از اختلالات فاعدگی شایع عبارت است از:
- خونریزی غیر طبیعی رحم یا AUB: در این شرایط رحم با خونریزی های سنگین در پریود همراه است و با خونریزی بین دوره های پریود متفاوت است.
- دیسمنوره: به پریودهای دردناک (درد شدید پریود) اشاره دارد.
- سندرم پیش از قاعدگی یا PMS
- اختلال دیسفوریک قبل از قاعدگی (PMDD)
در ادامه به طور مختصر به هر یک از این اختلالات می پردازیم.
خونریزی شدید دوران قاعدگی (خونریزی زیاد در پریود)
یک مورد از هر پنج خانم در طول پریود خونریزی شدید و سنگینی را تجربه می کند. این خونریزی اگر با فعالیت های روزمره تداخل ایجاد کند به عنوان خونریزی سنگین در نظر گرفته می شود و بعنوان یکی از اختلالات قاعدگی زنان شناخته می شود. در طول خونریزی قاعدگی سنگین، شما ناچارید برای مثال هر ساعت پد یا نوار بهداشتی خودتان را عوض کنید.
خونریزی زیاد دوران قاعدگی می تواند در مراحل مختلف زندگی، در سنین نوجوانی زمانی که برای اولین بار دچار قاعدگی می شوید و یا در اواخر 40 سالگی یا نزدیک به 50 سالگی مادامی که به سنین یائسگی نزدیک می شوید اتفاق بیفتد.
اگر دوران یائسگی خود را پشت سر گذاشته و دچار خونریزی واژن بعد از یائسگی می شوید در اسرع وقت به پزشک متخصص زنان خود مراجعه کنید. هر گونه خونریزی بعد از یائسگی غیر طبیعی می باشد و باید فورا توسط پزشک مورد ارزیابی قرار گیرد.
خونریزی زیاد در پریود می تواند به دلایل زیر اتفاق بیفتد:
- عدم تعادل هورمونی
- ناهنجاری های ساختاری در رحم مانند پولیپ یا فیبروم رحم
- برخی شرایط پزشکی
بدن شما ممکن است نتواند به مقدار کافی هورمون های لازم مانند استروژن و پروژسترون را تولید کند این هورمون ها در نظم چرخه قاعدگی تاثیر دارند.
برای مثال خیلی از خانم ها که دچار خونریزی های زیاد در قاعدگی می شوند به طور منظم تخمک گذاری نمی کنند. تخمک گذاری به زمانی اشاره دارد که تخمدان ها تخمک ها را آزاد می کنند، در سیکل قاعدگی نرمال این اتفاق در روز چهاردهم سیکل اتفاق می افتد. تغییر در سطح هورمون ها می تواند منجر به ایجاد فرایند تخمک گذاری شود.
برخی شرایط پزشکی می تواند منجر به بروز خونریزی های زیاد یا سنگین در دوران قاعدگی شود. علت خونریزی شدید پریود عبارت است از:
- مشکلاتی در تیروئید
- اختلالات مربوط به لخته خون مانند بیماری Von Willebrand، اختلالات خونی ملایم تا متوسط
- کاهش تعداد پلاکت ها در خون مانند اختلال پورپورای ترومبوسیتوپنیک ایدیوپاتیک یا ITP
- بیماری کلیوی و کبدی
- لوکمی
- داروهای ضد انعقاد مانند کلوپیدوگرل و یا هپارین و برخی هورمون های سنتتیک
- سایر شرایط که می تواند در خونریزی های سنگین قاعدگی نقش داشته باشد عبارت است از:
- مشکلاتی در استفاده از آی یو دی
- فیبروم رحم یا فیبروئید رحم
- سقط خود به خودی
- بارداری خارج رحمی که طی آن تخم در خارج از رحم و معمولا در لوله های فالوپ رشد می کند.
- سایر علت های خونریزی بیش از حد قاعدگی یا خونریزی شدید پریود، عبارت است از:
- عفونت ها
- ضایعات پیش سرطانی در دیواره رحم
- آمنوره یا فقدان قاعدگی
آمنوره چیست؟
شما ممکن است برعکس حالت بالا اصلا دچار پربود های قاعدگی نشوید. به این شرایط آمنوره یا فقدان قاعدگی گفته می شود که تا قبل از دوران بلوغ و بعد از یائسگی و در طول بارداری نرمال است. اگر شما ماهانه پریود نشوید به طوری که نه در دوران قبل از بلوغ قرار داشته و نه باردار بوده و نه دچار یائسگی شده باشید باید به پزشک متخصص زنان مراجعه کنید.
دو نوع آمنوره وجود دارد: آمنوره اولیه و آمنوره ثانویه
آمنوره اولیه
آمنوره اولیه وقتی تشخیص داده می شود که شما به 16 سالگی رسیده اما هنوز دچار پریود قاعدگی نشده اید. در این شرایط معمولا مشکلی در سیستم غدد درون ریز شما وجود خواهد داشت، این سیستم غدد درون ریز، هورمون های شما را تنظیم می کند. برخی اوقات آمنوره اولیه ناشی از وزن کم بدن همراه با اختلال خوردن، ورزش بیش از حد و یا مصرف برخی داروهاست. آمنوره اولیه می تواند در اثر اختلال در تخمدان ها یا بخش هایی از مغز به نام هیپوتالاموس و یا هم چنین وجود برخی ناهنجاری های ژنتیکی اتفاق بیفتد. تاخیر بلوغ در کم کاری غده هیپوفیز شایع ترین علت آمنوره اولیه می شود اما شما باید به لحاظ وجود سایر علل احتمالی نیز مورد ارزیابی قرار بگیرید.
آمنوره ثانویه
آمنوره ثانویه وقتی تشخیص داده می شود که شما پریودهای منظم دارید اما به طور ناگهانی به مدت سه ماه یا بیشتر پریود شما قطع می شود. آمنوره ثانویه می تواند در اثر فاکتورهایی مانند استرس، کاهش وزن، ورزش و یا بیماری اتفاق بیفتد زیرا این فاکتورها می تواند بر مقدار استروژن تاثیر داشته باشد.
وجود مشکلاتی در هیپوفیز (مانند افزایش میزان هورمون پرولاکتین) و یا تیروئید (از جمله پر کاری و کم کاری تیروئید) نیز می تواند منجر به بروز آمنوره ثانویه شود. وجود کیست های تخمدانی و یا برداشت تخمدان با استفاده از جراحی نیز می تواند آمنوره ثانویه ایجاد کند.
دیسمنوره (کرامپ های شدید قاعدگی و درد شدید پریود)
یکی دیگر از اختلالات قاعدگی دیسمنوره می باشد، اغلب خانم ها قبل و یا در طول دوران پریود کرامپ های شدیدی (دل درد پریود) را تجربه می کنند. اگر میزان کرامپ های پریود مستمر و دردناک باشد به آن دیسمنوره گفته می شود و شما باید در این مورد به پزشک متخصص زنان مراجعه کنید.
درد حاصل از کرامپ های قاعدگی ناشی از انقباضات رحمی است که در نتیجه پروستاگلاندین ها، ترکیبات شبه هورمونی ایجاد می شود که توسط سلول های دیواره رحم تولید می شود و وارد گردش خون می گردد. اگر درد شدید پریود دارید ممکن است علائمی مانند اسهال و یا حالت غش، بی رنگ شدن و تعریق را تجربه کنید. این بدان دلیل است که پروستاگلاندین ها منجر به انقباضاتی در رحم می شوند که اسهال را در پی دارد هم چنین با ریلکس کردن عروق خونی منجر به کاهش فشار خون شده که این امر منجر به احساس سبکی در سر می شود.
سندرم پیش از قاعدگی یا PMS:
سندرم پیش از قاعدگی اصطلاحی است که برای توصیف طیفی از علائم فیزیکی و روانی مرتبط با سیکل قاعدگی به کار می رود. در 30 تا 40 درصد خانم هایی که این اختلال قاعدگی را تجربه می کنند علائم سندرم پیش از قاعدگی به قدری شدید است که می تواند بر عملکرده روزمره افراد تاثیر بگذارد.
تقریبا بیش از 150 مورد علائم در ارتباط با PMS شناسایی شده است، شایع ترین آن ها افسردگی است. علائم سندرم پیش از قاعدگی معمولا 5 تا 7 روز قبل از پریود آغاز می شود و با آغاز پریود از بین می رود.
علائم فیزیکی مرتبط با PMS عبارت است از:
- نفخ
- تورم و دردناک شدن سینه یا پستان
- خستگی
- یبوست
- سر درد
- برخی علائم عاطفی مرتبط با PMS عبارت است از:
- خشم
- اضطراب و آشفتگی
- تغییرات خلقی و تنش
- گریه کردن و افسردگی
- ناتوانی در تمرکز
سندرم پیش از قاعدگی PMS در اثر افزایش و افت میزان هورمون ها استروژن و پرژسترون ایجاد می شود که این ها می تواند بر ترکیبات شیمیایی مغز از جمله سروتونین تاثیر بگذارد. سروتونین ترکیبی است که تاثیر قوی بر خلقیات دارد. مشخص نیست چرا برخی خانم ها دچار PMS یا PMDD می شوند و برخی دیگر دچار نمی شوند، اما محققین مطرح کرده اند شاید برخی خانم ها به تغییرات هورمونی حساس تر از بقیه خانم ها باشند.
سندرم پیش از قاعدگی PMS از سایر علائم چرخه قاعدگی متمایز است زیرا علائم سندرم پیش از قاعدگی PMS:
- مادامی که چرخه قاعدگی پیش می رود، علایم سندرم پیش از قاعدگی PMS شدت می یابد.
- وقتی خونریزی پریود آغاز می شود و یا به مدت کوتاهی پس از آن سندرم پیش از قاعدگی PMS از بین می رود.
- علائم سندرم پیش از قاعدگی PMS حداقل به مدت سه چرخه متوالی ادامه دارد.
علائم سندرم پیش از قاعدگی PMS می تواند به دنبال بارداری شدت یابد و ممکن است تا سن یائسگی بدتر نیز شود. خانم هایی که به سندرم پیش از قاعدگی PMS دچارند اغلب مادر یا خواهرانی دارند که آن ها نیز به سندرم پیش از قاعدگی دچارند و این نشان می دهد این اختلال زمینه ژنتیکی دارد.
اختلال دیس فوریک قبل از قاعدگی یا PMDD
اختلال دیس فوریک قبل از قاعدگی بسیار شدید تر از سندرم پیش از قاعدگی PMS می باشد. خانم هایی که به اختلال دیس فوریک قبل از قاعدگی یا PMDD دچارند (3 تا 8 درصد همه خانم ها) عنوان می کنند که این اختلال در عملکرد روزمره آن ها تداخل قابل توجهی ایجاد می کند. متخصصین تفاوت بین PMS و PMDD را همانند تفاوت بین سردرد های تنشی و سردردهای میگرن می دانند.
شایع ترین علامت اختلال دیس فوریک قبل از قاعدگی یا PMDD تحریک پذیری، اضطراب و نوسانات خلقی است. خانم هایی که سابقه افسردگی اساسی و یا افسردگی پس از زایمان را دارند بیشتر در خطر ابتلا به PMDD قرار دارند. اگر چه برخی از علائم PMDD و افسردگی با هم هم پوشانی دارد اما آن ها از هم متفاوتند:
- علائم مربوط به اختلال دیس فوریک قبل از قاعدگی یا PMDD (چه احساسی و چه فیزیکی) به صورت چرخه ای است. با شروع پریود علائم از بین می رود.
- علائم مربوط به افسردگی با چرخه قاعدگی ارتباطی ندارد. بدون درمان افسردگی می تواند تا هفته ها، ماه ها و یا سال ها ادامه داشته باشد. اگر افسردگی ادامه دار شد شما باید به دنبال یک درمانگر آموزش دیده باشید.
تشخیص اختلالات قاعدگی
برای کمک به تشخیص اختلالات قاعدگی، باید از پزشک متخصص زنان خود وقت ملاقات بگیرید. قبل از ملاقات باید سابقه ای را از فراوانی و دوره پریودهای خود فراهم کنید. هم چنین تجربه علائم دیگر را یادداشت کنید. در ادامه نکاتی مرتبط با تشخیص این اختلالات توسط پزشک مطرح می شود.
خونریزی سنگین قاعدگی
برای تشخیص خونریزی سنگین قاعدگی که به آن منوراژی نیز گفته می شود، پزشک معاینه کاملی از شما به عمل می آورد تا وجود مشکلات زمینه ای را در شما بررسی کند. برخی از این مشکلات می تواند وجود فیبروم رحمی یا فیبروئیدها و یا تغییرات هورمونی باشد. این معاینات مجموعی از تست ها را شامل می شود. برخی از این تست ها عبارت است از:
سونوگرافی: در این روش از امواج صوتی با فرکانس بالا استفاده می شود تا از ساختار لگن تصویربرداری شود. رحم ممکن است با محلول سالین پر شود که به این روش سونوهیستروگرافی گفته می شود. در این روش به بیهوشی نیازی نخواهد بود.
بیوپسی آندومتر: در بیوپسی آندومتر با استفاده از ایجاد خراش بخشی از بافت لایه آندومتر رحم برداشته می شود. این نمونه زیر میکروسکوپ مورد آنالیز قرار می گیرد تا وجود هر گونه مشکلی اعم از سرطان بررسی شود.
هیسترسکوپی: در این روش تشخیصی، پزشک متخصص زنان حفره رحم را با استفاده از ابزاری شبیه به تلسکوپ معاینه می کند که به آن هیسترسکوپ گفته می شود. در برخی موارد ممکن است به بیهوشی نیاز باشد. این روش می تواند در بیمارستان و یا در مطب پزشک انجام شود.
اتساع و کورتاژ یا D&C: در روش اتساع و کورتاژ، سرویکس متسع شده و با استفاده از ابزارهایی دیواره رحم خراشیده می شود. این روش برای درمان خونریزی بیش از حد رحم زمانی که سایر درمان ها موثر نبوده اند، استفاده می شود. اتساع و کورتاژ با استفاده از بیهوشی موضعی و به صورت سرپایی انجام می شود.
شما هم چنین می توانید به لحاظ بررسی کم خونی، آزمایش خون بدهید، آزمایش ادرار نیز برای بررسی بارداری انجام می شود.
اطلاعات جزئی تر را در هر مورد می توانید از پزشک خود به دست بیاورید. تاریخ و طول مدت پریودهای خود را یادداشت کنید. شما می توانید به این منظور از تقویم استفاده کنید. شما هم چنین می توانید به طور روزانه دمای بدن خود را دنبال کنید تا زمان تخمک گذاری را تعیین کنید. کیت های تخمک گذاری که در نمونه ادرار مورد استفاده قرار می گیرد بدون نسخه قابل تهیه است و در این مورد می تواند کمک کننده باشد.
در طول ارزیابی های اولیه خونریزی سنگین قاعدگی، پزشک منخصص زنان در موارد زیر با شما گفتگو می کند:
- داروهایی که در حال حاضر مصرف می کنید.
- جزئیاتی در مورد جریان خون قاعدگی و طول چرخه های قاعدگی
- انجام هر گونه جراحی زنان و یا اختلالات زنان
- فعالیت جنسی و سابقه ابتلا به بیماری های مقاربتی
- استفاده از کنتراسپتیو ها یا قرص های ضد بارداری و طول مدت مصرف آن ها
- سابقه خانوادگی در ابتلا به فیبروم رحم و سایر اختلالات مرتبط
- سابقه ترشح از پستان
- اختلال در لخته شدن خون (در خودتان و یا اعضای خانواده شما)
- سندرم پیش از قاعدگی PMS و PMDD
تست های تشخیصی برای PMS و یا PMDDوجود دارد. احتمالا از شما خواشته می شود تا علائم تان را خودتان دنبال کنید و ان ها را یادداشت کنید. داشتن لیستی از علائم قبل از قاعدگی روشی رایج برای ارزیابی علائم می باشد. با استفاده از این ابزار شما می توانید نوع و شدت علائم را دنبال کنید به این ترتیب امکان شناسایی الگویی خاص فراهم می شود.
علائم کلی PMS و اختلال دیس فوریک قبل از قاعدگی یا PMDD:
- افزایش شدت علائم با پیشرفت چرخه های قاعدگی
- تخفیف علائم با شروع خونریزی یا مدت کوتاهی پس از خونریزی
- وجود علائم PMS و PMDD در حداقل سه چرخه متوالی
درمان اختلالات قاعدگی
درمان اختلالات قاعدگی طیف وسیعی دارد از مصرف داروهایی که تهیه آن بدون نسخه مجاز است گرفته تا جراحی در محدوده درمانی قرار می گیرد. انتخاب های درمانی برای درمان اختلالات قاعدگی، بستگی به تشخیص، شدت بیماری، ترجیح بیمار، سابقه پزشکی او و توصیه های پزشک متخصص زنان دارد.
درمان خونریزی شدید پریود یا خونریزی غیر نرمال رحم
برای درمان خونریزی شدید پریود یا خونریزی غیر نرمال رحم، درمان دارویی و جراحی وجود دارد. معمولا درمان هایی که کمتر تهاجمی است باید ابتدا در اولویت قرار گیرد. انتخاب های درمانی برای خونریزی شدید پریود، بستگی به سن بیمار، تمایل او به حفظ قدرت باروری و علت خونریزی دارد. برخی درمان ها خونریزی قاعدگی را به قدری کاهش می دهد که آن را به روند طبیعی خود باز می گرداند.
داروهای مورد استفاده در درمان خونریزی شدید پریود
دارو درمانی برای درمان خونریزی شدید پریود اغلب موفقیت آمیز است و در خط اول درمان قرار دارد. مزایای آن مادامی ادامه دارد که دارو تجویز شده مصرف شود و قطع نگردد. اگر شما این روش را انتخاب می کنید باید بدانید که این روش مستلزم تعهدی طولانی مدت است.
دوز اندک قرص های ضد بارداری پروژستین ها و داروهای ضد التهابی غیر استروئیدی یا NSAID ها می تواند خونریزی های نامنظم و سنگین قاعدگی که در اثر عدم تعادل هورمونی ایجاد می شود را کنترل کند. اگر پریودهای شما متوقف شود، قرص های ضد بارداری خوراکی و پچ های ضد بارداری می تواند در بازگرداندن خونریزی منظم به شما کمک کند، اگر چه آن ها دلیل قطع شدن خونریزی در شما را اصلاح نمی کند. هر دوی این موارد می تواند خون قاعدگی را کاهش داده و الگوهای قاعدگی را کنترل و بهینه کند، هم چنین می تواند درد لگن را در طول قاعدگی تخفیف دهد.
اگر شما به سندرم پیش از قاعدگی دچارید و علائم شما اغلب فیزیکی می باشد، گزینه های مطرح شده می تواند در درمان شما نیز لحاظ شود، اما در مواردی که علائم اولیه تغییرات خلقی می باشد این گزینه ها موثر نیستند. به هر حال برخی برندهای قرص های ضد بارداری جدیدی که در بازار وجود دارد می تواند علائم خلقی مانند اضطراب، تحریک پذیری و تنش را کاهش دهد.
اگر شما سیگار می کشید و یا سابقه آمبولیسم ریوی دارید (وجود لخته های خونی در ریه ها) و یا از سایر عوارض آزاردهنده این داروها رنج می برید در این صورت قرص های ضد بارداری برای شما مناسب نخواهد بود. در صورت استفاده از پچ های کنترل بارداری این عوارض شدید تر نیز می شود زیرا این پچ ها حاوی مقادیر بیشتری از استروژن می باشد.
پروژستین ها چه خوراکی و چه تزریقی در درمان خونریزی سنگین پریود مخصوصا زمانی که خونریزی ناشی از عدم تخمک گذاری باشد مورد مصرف قرار می گیرد. اگر چه پروژستین ها به خوبی استروژن عمل نمی کنند اما در درمان طولانی مدت موثرند. عوارض جانبی داروهای پروژستین ها عبارتند از خونریزی های نامنظم، اضافه وزن و در برخی موارد تغییرات خلقی.
سیستم درون رحمی لوونورژسترل توسط سازمان غذا و دارو برای درمان خونریزی های سنگین قاعدگی در خانم هایی تایید شده است که از ضد بارداری درون رحمی برای پیشگیری از بارداری استفاده می کنند. این سیستم می تواند به مدت 5 سال در جای خود حفظ شود. در طول این مدت به آرامی دوز اندکی از لوونورژسترل را در رحم آزاد می کند.
داروهای ضد التهابی غیر استروئیدی به صورت آزاد و بدون نسخه قابل تهیه است و می تواند خونریزی و کرامپ های دوران قاعدگی را کاهش دهد. این داروها عبارتند از ایبوپروفن و ناپروکسن. مفنامیک اسید از جمله داروهای ضد التهابی غیر استروئیدی است که به صورت نسخه ای قابل تهیه است. عوارض جانبی این دارو ها عبارت است از مشکلاتی در دستگاه گوارش، سردرد ها، سرگیجه و خواب آلودگی.
ترانکسامیک اسید (Tranexamic acid) نیز دارویی می باشد که می تواند خونریزی سنگین قاعدگی را به نحو موثری کاهش دهد. این قرص تنها باید در روزهایی استفاده شود که شما انتظار خونریزی سنگین را دارید.
جراحی برای درمان خونریزی های سنگین قاعدگی
به جز هیسترکتومی، گزینه جراحی که بتوان آن را برای درمان خونریزی سنگین قاعدگی انجام داد از طرفی رحم را نیز حفظ کرد، تخریب دیواره پوشاننده رحم می باشد. اغلب گزینه های جراحی منجر به از دست رفتن قدرت باروری می شود و به توانایی شما در باردار شدن خاتمه می دهد.
ملاحظات مهمی برای هر کدام از این گزینه ها وجود دارد. عفونت و خونریزی از جمله عوارض شایعی است که در همه جراحی ها وجود دارد.
فرسایش و یا تخریب آندومتر: در این روش از لیزر، الکتریسیته، گرما، فریز کردن و سایر متد ها استفاده می شود تا دیواره آندومتر رحم تخریب شود. این روش تنها در خانم هایی استفاده می شود که دیگر قصد باردار شدن ندارند. به هر حال با انجام این روش شما هم چنان باید از قرص های ضد بارداری استفاده کنید. اگر چه لایه آندومتر تخریب می شود اما هم چنان شانس اندکی برای باردار شدن وجود دارد و در صورتی که بارداری اتفاق بیفتد برای مادر و جنین خطرناک خواهد بود. به طور کلی، تخریب لایه آندومتر در کاهش خونریزی رحم نرخ موفقیت خوبی را نشان داده است.
برداشت لایه آندومتر: در طول این روش جراح با استفاده از حلقه سیمی الکتریکی لایه آندومتر را حذف می کند.
اتساع و کورتاژ یا D&C: در روش اتساع و کورتاژ دهانه رحم متسع شده و با استفاده از ابزارهایی دیواره رحم خراشیده می شود. اتساع و کورتاژ می تواند در تشخیص خونریزی رحم غیر نرمال به کار رود. این تکنیک به صورت سرپایی و با استفاده از بیهوشی موضعی انجام می شود. این درمان اغلب گزینه موقتی برای رفع خونریزی سنگین قاعدگی می باشد.
میومکتومی: فیبروم رحم یا فیبروئید از جمله علل شایع خونریزی سنگین قاعدگی می باشد، حذف فیبروم ها یا فیبروئیدها از طریق روشی به نام میومکتومی امکان پذیر است. بسته به اندازه، تعداد و موقعیت فیبروم ها، میومکتومی می تواند با هیسترسکوپ، لاپراسکوپ و یا از طریق برش با استفاده از تیغ جراحی انجام شود.
هیسترکتومی: هیسترکتومی یکی از شایع ترین جراحی های زنان است که می تواند به خونریزی سنگین قاعدگی پایان دهد. این تنها گزینه درمانی است که قطع خونریزی را تضمین می کند. این روش دوره ریکاروی طولانی دارد (اغلب چهار تا شش هفته). روش های متعددی برای انجام هیسترکتومی وجود دارد.
درد شدید پریود و کرامپ های قاعدگی
اگر شما کرامپ های شدیدی را در طول پریود یا قاعدگی خود به طور منظم تجربه می کنید (که به آن دیسمنوره می گویند)، پزشک متخصص زنان ممکن است مصرف داروهای مسکن و انجام ورزش را به شما پیشنهاد کند.
داروهایی مانند ضد التهاب های غیر استروئیدی مانند ایبوپروفن و ناپروکسن می تواند بدون نسخه تهیه شود. این درمان اگر قبل از شروع کرامپ ها آغاز شود به بهترین نحو جواب می دهد. اگر تا شدید شدن درد صبر کنید در این صورت این داروها به خوبی تاثیر نمی کنند. این داروها هم چنین به کاهش خونریزی سنگین پریود کمک می کنند.
- قرص های ضد بارداری خوراکی هم چنین برای کرامپ های قاعدگی موثرند.
- ورزش کردن نیز جز گزینه های مناسبی است که می تواند برای درمان دردهای شدید پریود موثر واقع شود.
درمان سندرم پیش از قاعدگی یا PMS
برای درمان سندرم پیش از قاعدگی یا PMS تغییراتی در رژیم غذایی و انجام ورزش می تواند موثر باشد. اگر از PMDD رنج می برید، به تنهایی نمی توانید خودتان را درمان کنید. در این مورد باید از پزشک متخصص زنان کمک بگیرید.
روش های درمانی رژیمی برای درمان سندرم پیش از قاعدگی یا PMS عبارت است از:
- مصرف الکل، کافئین، نیکوتین، نمک، شکر های تصفیه شده را قطع کنید، این ترکیبات می تواند علائم PMS و PMDD را تشدید کند.
- افزایش مقدار کلسیم مصرفی با استفاده از محصولات لبنی کم چرب، سویا، سبزی هایی با برگ تیره، آبمیوه های غنی شده با کلسیم می تواند مفید باشد و به کاهش برخی علائم قاعدگی کمک کند.
- افزایش مصرف کربوهیدرات های پیچیده در رژیم غذایی مانند میوه ها، سبزیجات، غلات و حبوبات
- ورزش گزینه دیگری است که می تواند علائم سندرم پیش از قاعدگی یا PMS را کاهش دهد. اگر 5 روز در هفته به مدت 30 دقیقه ورزش کنید بسیار مفید خواهد بود. حتی 20 تا 30 دقیقه پیاده روی به مدت سه بار در هفته می تواند:
- به افزایش ترکیبات شیمیایی در مغز کمک کند که به شما انرژی بهتری می دهد و در تقویت خلق موثر است.
- کاهش استرس و اضطراب
- بهبود خواب شبانه
سایر انتخاب های درمانی برای درمان سندرم پیش از قاعدگی یا PMS که توسط پزشک توصیه می شود عبارت است از:
- استفاده از داروهای ضد افسردگی در دوز اندک مانند پاروکسیتین، سرترالین، سیتالوپرام و فلوکسیتین. این داروها به صورت نسخه ای تهیه می شود و به تنظیم ترکیب شیمیایی در مغز به نام سروتونین کمک می کند، سروتونین می تواند به بهبود علایم سندرم پیش از قاعدگی یا PMS کمک کند. اغلب این داروها در طول دورانی که شما انتظار بروز علائم را دارید مورد مصرف می شود.
- آگونیست های GnRH: این دارو ها در ترکیب با استروژن یا پروژسترون و استروژن می تواند برای کوتاه مدت (کمتر از شش ماه) موثر باشد. این درمان برای علائم شدید سندرم پیش از قاعدگی یا PMS به ندرت استفاده می شود زیرا عوارض جانبی آن زیاد است. از جمله عوارض جانبی این دارو ها عبارت است از گرگرفتگی، سردرد و خشکی واژن.
- ضد بارداری های خوراکی که حاوی پروژسترون می باشد می تواند در برخی موارد برای علائم سندرم پیش از قاعدگی یا PMS مانند تحریک پذیری، اضطراب و تنش به کار رود.
- داروهای مدر مانند اسپیرونولاکتون نیز می تواند به درمان نفخ و اضافه وزن کمک کند.
شواهدی وجود دارد که نشان می دهد برخی مکمل های حاوی کلسیم، منیزیم و ویتامین ب 6 می تواند به تخفیف علائم سندرم پیش از قاعدگی یا PMS کمک کند. در مورد سایر روش های درمانی موجود می توانید با پزشک مشورت کنید.
پیشگیری از اختلالات قاعدگی
شما نمی توانید از خونریزی غیر نرمال رحمی پیشگیری کنید اما می توانید آن را کنترل کنید.
خانم هایی که دچار مشکلات مزمن در تخمک گذاری هستند می توانند با مصرف قرص های ضد بارداری خونریزی خود را تنظیم کنند.
برای مشکلات مربوط به چرخه های قاعدگی مانند کرامپ ها یا سندرم پیش از قاعدگی شما می توانید مراحلی را طی کنید تا درد پریود را به حداقل برسانید.
بعلاوه تغییر در رژیم غذایی، ورزش و ایجاد الگوی خواب منظم می تواند به تخفیف علائم مربوط به اختلالات قاعدگی کمک کند:
- تغییر در رژیم غذایی با کاهش مصرف قندهای تصفیه شده، نمک، نیکوتین، کافئین و الکل می تواند علائم سندرم پیش از قاعدگی یا PMS را تخفیف دهد، این ترکیبات می تواند علائم را تشدید کند.
- ساعت و الگوی خواب منظم می تواند به بدن و ذهن شما کمک کند.
- سعی کنید چک لیستی از علائم پیش از قاعدگی داشته باشید.
استفاده از داروهای ضد افسردگی و داروهای ضد اضطراب به نام مهار کننده انتخابی در بازجذب سروتونین می تواند علائم مختل کننده اختلالات قاعدگی را تخفیف دهد. ممکن است لازم باشد این داروها را به طور روزانه مصرف کنید، هم چنین می توانید این داروها را در فاز لوتئال چرخه قاعدگی مصرف کنید.